Compte-rendu du lunch santé du 19 mars 2026
Intervenante : Dre Camille Cochet, Médecin cheffe, gériatrie, Hôpital du Jura.
Définition de la chute et chiffres
Il est important de définir en premier lieu ce qu’est une chute afin de partager un vocabulaire commun et d’assurer une homogénéité de l’accompagnement.
La chute est « un événement inattendu conduisant un sujet conscient à se retrouver au sol et qui n’est pas la conséquence d’un choc violent, d’une perte de connaissance (syncope), d’un AVC ou d’une crise d’épilepsie. »
Les chutes sont la cause principale de perte d’autonomie menant à l’entrée en institution (EMS), avec 1 600 décès par an chez les seniors et un tiers des personnes âgées chutant chaque année. Il s’agit de la première cause de décès chez les 65 ans et plus.
Les facteurs de risque de chute
La chute est un syndrome gériatrique, dont la cause est un ensemble de facteurs de risque.
La sarcopénie : il s’agit de la perte de force et de la masse musculaire. Les causes sont notamment l’inactivité physique, la malnutrition et le vieillissement. Pour y remédier, il est important de pratiquer une activité physique qui vise le renforcement de la force musculaire et d’avoir une alimentation adaptée (protéines).
Les médicaments : les médicaments ont un impact plus ou moins marqué sur le risque de chute, selon leur type. La polymédication est également un facteur important : dès 5 médicaments, les interactions médicamenteuses ne sont plus connues.
Les troubles sensoriels : les troubles visuels et auditifs sont normaux avec l’âge. Il existe cependant des facteurs aggravants, tels que l’hypertension, le glaucome, le diabète pour les yeux, l’exposition au bruit pour les troubles auditifs. Il est en outre difficile de faire prendre conscience aux personnes âgées de l’importance de porter un appareil auditif. Il est pourtant prouvé qu’il y a un lien direct entre capacité auditive et capacité cognitive : moins le système auditif est stimulé, plus le cerveau s’atrophie. En ce qui concerne les moyens pour la vue, les lunettes et lentilles à double foyer (progressifs) ne sont plus aussi efficaces au fil du vieillissement : l’accommodation visuelle se péjore et augmente le risque de chute, car tout devient flou.
L’incontinence urinaire : elle est fréquente, pourtant toujours taboue. Il est difficile d’en parler avec la personne alors qu’il s’agit d’un facteur de risque majeur. L’incontinence peut être de deux types, d’urgence (vessie hyperactive notamment) ou d’effort (lors de toux, quand on se lève, avec un plancher pelvien fragile). Ce facteur nécessite beaucoup d’investigation.
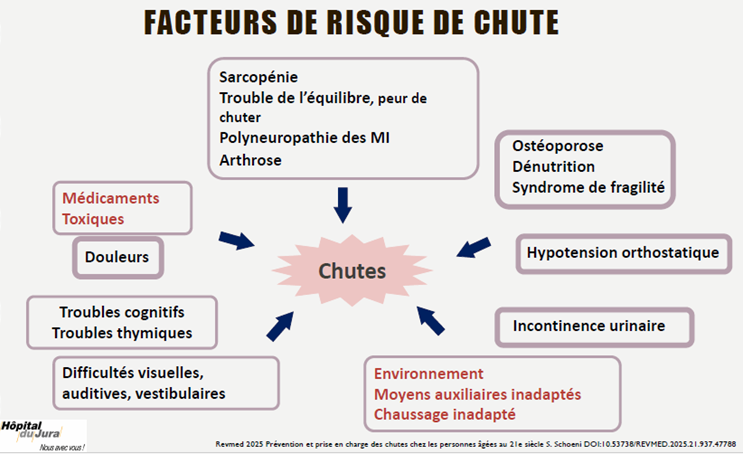
L’environnement : plusieurs facteurs environnementaux constituent des facteurs de risque. Les chaussures sont notamment un bon exemple. Lorsqu’elles ne sont pas fermées, avec semelle fine qui permet de sentir le terrain (les crocs sont par exemple les chaussures les moins adéquates pour les personnes âgées car elles ne maintiennent pas la cheville, sont molles, etc.). La condition des pieds est également importante : on a pourtant tendance à sous-estimer l’importance des pieds dans la prévention des chutes (sans douleurs, bons appuis). Tout ce qui concerne l’éclairage, les tapis, seuils, escaliers, cordons électriques, tuyaux d’appareils respiratoires, sondes et animaux peut exercer une influence sur le risque de chute.
La peur de chuter et la désadaptation psychomotrice : la peur de chuter est très fréquente, il n’est d’ailleurs pas nécessaire d’avoir chuté pour avoir peur. La désadaptation psychomotrice est quant à elle la perte des automatismes de marche et de réflexes posturaux, qui arrivent après un événement aigu (qui n’est pas forcément une chute). Cela se traduit par la peur de chuter, avec des troubles posturaux, psychologiques, troubles de la marche ou encore neurologiques. Il s’agit dans ce cas d’une urgence gériatrique, mais qui est réversible par une prise en charge pluridisciplinaire.
La fragilité : la fragilité est un concept difficile à appréhender, il s’agit pourtant de l’un des facteurs de risque le plus élevé. La fragilité peut être définie comme la perte des réserves physiologiques pour faire face à un stress. La personne se retrouve en situation où ses réserves ne lui permettent plus de faire face à une petite goutte d’eau qui viendrait remplir le verre et faire déborder le tout. Il existe différentes manières de mesurer la fragilité, notamment via les critères de Fried ou l’échelle Clinical Frailty Scale (voir PPT).
Mais comment évaluer le risque de chute?
En premier lieu, il est nécessaire de poser trois questions principales de dépistage, validées par les différentes guidelines au niveau international :
- Avez-vous été victime d’une chute au cours des 12 derniers mois ? (en incluant les équivalents-chutes, par ex. se rattraper à temps)
- Manquez-vous d’assurance en position debout ou en marchant ?
- Avez-vous peur de tomber ?
S’il y a une réponse positive à l’une de ces trois questions, le risque de chute est estimé à 30%.
Si le risque est faible (3 non), il est quand même possible de faire de la prévention en conseillant des idées d’activités physiques, afin que la personne puisse pratiquer une activité physique régulière selon les recommandations de l’OMS.
Si le risque est modéré (1 à 3 «oui» aux questions-clés), il convient de procéder à d’autres analyses, notamment la prise en compte de la vitesse de la marche (0,8m/s) ou la difficulté à se lever d’une chaise (TUG<15s). Il convient ensuite de prescrire des exercices en physiothérapie, qui comprennent l’équilibre, la marche et la force. Une recherche des principaux facteurs de risque est également nécessaire.
On estime qu’il y a un haut risque de chute quand il y a 1 à 3 oui aux questions-clés, il y a eu plus de 2 chutes dans l’année, en présence de traumatisme (fractures, plaies, hématomes dans la tête), un syndrome de fragilité, une incapacité à se relever en cas de chutes. La prise en charge ici doit être spécialisée, et l’évaluation faite par un·e gériatre.
Quelles mesures mettre en place pour réduire le risque de chute ?
La plupart des interventions sont en lien avec l’activité physique. En pratiquant, on peut réduire le risque de chutes de 30%, celui de fractures de 50%. Il est important que toute la communauté soit porteuse de cela : 2h par semaine ne suffisent pas, et on peut bouger à tout âge, il n’est jamais trop tard. Toute activité physique est mieux que rien.
Le programme Equilibre-en-marche propose des idées d’exercices avec différents niveaux. https://www.equilibre-en-marche.ch
Le programme Vivifrail est un outil pour professionnel, qui permet d’évaluer et de créer un passeport définissant le niveau de compétences, avec un programme adapté. https://vivifrail.com/fr/accueil/
Il est surtout important de travailler l’équilibre (statique et dynamique), le renforcement musculaire, d’améliorer l’endurance, de pratiquer la double tâche (par exemple décompter en marchant) ainsi que l’exercice fonctionnel. En plus de l’activité physique, il est nécessaire de comprendre les motivations et freins de la personne. Les maladies aigues doivent être prises en charge, et les syndromes gériatriques dépistés. On peut également agir sur l’environnement direct, en adaptant le logement. Une revue médicamenteuse peut également être menée en cas de polymédication.
Les recommandations d’activité physique
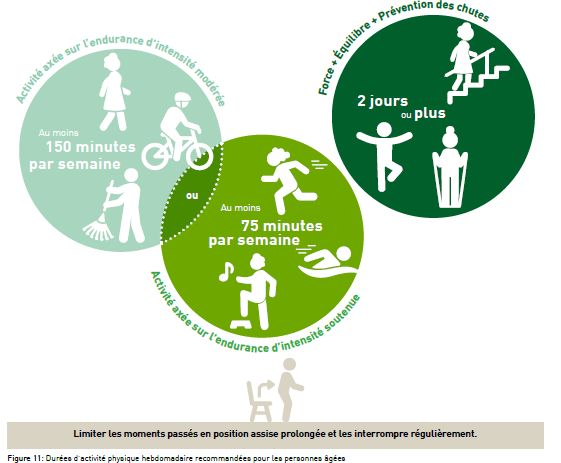
- Au moins 150 (2 heures et demie) à 300 minutes (5 heures) d’activité physique d’intensité modérée axée sur l’endurance par semaine (p.ex. marche rapide, vélo, déblayage de neige ou jardinage) ou
- Au moins 75 (1 heure et quart) à 150 minutes (2 heures et demie) d’activité physique ou sportive d’intensité soutenue axée sur l’endurance par semaine (p.ex. jogging, vélo à vitesse rapide, natation, ski de fond ou encore entraînement de cardio sur une machine) et
- une activité de renforcement musculaire d’intensité modérée ou soutenue faisant intervenir tous les groupes de muscles principaux au moins deux jours par semaine.

Tania Schindelholz
Directrice adjointe et cheffe de projet